Дренирование раны: устройство и правила применения
Дренирование раны – это процесс непрерывного удаления жидкости из поврежденной полости при помощи специального медицинского инструмента. Необходимость проведения процедуры обусловлена наличием гнойного очага, является обязательным показанием к устранению кровяных скоплений, желчи, лимфы. Манипуляция минимизирует риск послеоперационного кровотечения.

Что такое дренаж и как он выглядит
Дренирование является методом, принцип работы которого заключается в выведении жидкости и других выделений патологического характера, находящихся в ране, полости органа. Обеспечивает быстрое удаление содержимого, стимулирует быстрое устранение омертвевших клеток, что способствует регенерации кожных покровов.
Дренаж раны характеризуется наличием минимального списка противопоказаний. Применяется для борьбы с проявлениями инфекционного воспаления.
Дренирование проводится при помощи специального набора инструментов:
- трубки из пластмассы, стекла;
- резиновые полоски;
- тампоны из марли;
- катетер, зонд из мягкого материала.
Способ проведения дренирования зависит от используемых предметов для осуществления манипуляции и вида травмы. Для глубокого, обширного повреждения применяют марлевые тампоны, чтобы предотвратить кровотечение. В гнойник вводится кусочек марли, прошитый посередине ниткой из шелка, им покрывается весь патологический участок, затем накладывают тампон, намоченный раствором хлорида натрия – так выглядит дренаж в ране. Менять перевязочный материал нужно каждые 6 часов, по завершении выведения серозного содержимого конструкцию извлекают.
Виды и классификация дренирования ран
В хирургическом лечении травм любого вида, возникшие в результате воздействия тупого, острого предмета или падения. Дренирование используют по прошествии операций различных областей тела, основывающийся на работе сообщающегося сосуда, капилляров.
Разделяют виды процедуры:
- Марлевое дренирование осуществляется при помощи одноразового тампона или турунды, изготовленной на основе гигроскопичной марли посредством которой выполняется тампонада раны для устранения кровотечения небольших сосудов. Используют сухой или смоченный в аминокапроновой кислоте перевязочный материал, чтобы удалить загрязнения, гной.
- Резиновое плоское дренирование осуществляется с помощью резины. Манипуляция относится к пассивному типу, конструкция не должна выпадать из раны.
- Трубчатый способ представляет собой установку двойного приспособления из резины с одним или двумя просветами по бокам для устранения жидкости.
- Микроирригатор – трубчатое устройство без отверстий, применяющиеся для введения лекарственного препарата, придерживаясь алгоритма.
- Смешанный вид дренирования представляет собой аппарат, состоящий из марли, резины. Характеризуется способностью всасывать слизистые выделения и другую жидкость, выводя ее по резиновой полосе. Применяется для незначительных ран.
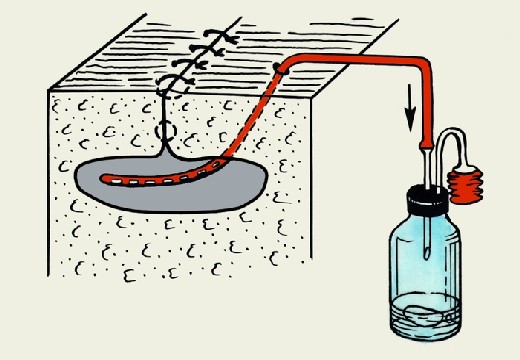
Активное
В период активного дренирования создается отрицательное давление в наружном конце устройства. Для достижения цели врач прикрепляет специальную гармошку из пластмассы, небольшой резиновый баллон или электрический отсос. Вариант показан пациентам с герметично закрытыми ранами, что обусловлено наложением швов.
Пассивное
При использовании пассивного дренирования применяют полоски, вырезанные из резины. В полость вставляют кусочек перчатки, в который помещен тампон, пропитанный антисептическим раствором. Трубки обрабатывают полихлорвинилом.
Для интенсивного оттока жидкости используют резиновые элементы с двумя просветами.
Конструкция располагается при условии, что один конец трубки находится в углу нижней части раны, другой свободный – ниже травмированной полости.
Если произошло купирование основного канала, на устройстве, используемого для дренирования, проделывают дополнительные отверстия сбоку для улучшения оттока.
Конструкцию для дренирования крепят на кожный шов, наружный конец оставляют в повязке, опускают в емкость с антисептической жидкостью или в герметичный пакет с целью изолирования источника инфекции.
Обзор наборов и устройств
Существует классификация приспособлений, необходимых наборов для совершения дренирования:
- УАДР выпускается в нескольких модификациях, разработан для устранения серозного содержимого из полости раны после операций. Используется при больших поврежденных участках, для лечения кожных покровов после операции с помощью вакуума. Оснащен резервуаром в форме гармошки, двумя трубками, соединительным элементом, креплением из пластика. Для стерилизации прибегают к радиации.
- Прибор активного дренирования, применяющийся в медицинских учреждениях – сильфон. Универсален для ран разных размеров, имеет прозрачный резервуар. Подлежит дезинфекции газом и оксидом этилена.
- Устройство активного очищения отличается наличием невозвратного клапана во внутренней части пробки, препятствующая выбросу биологического материала в трубку. Возможно, оснащено воздушным клапаном.
- Набор активного дренирования от компании Медполимер – стерильный, апирогенный, нетоксичный, оснащенный гофрированным баллоном, тремя узлами.
Любое устройство для активного дренирования ран с баллоном 250 и 500 см3 характеризуется высокой эффективностью.
Когда снимать и как после устройства выглядит рана
Для предотвращения последствий нужно применять антисептики для обработки – раствор хлорид натрия. Обязательным условием является наличие дренажа, очищающего полость, емкости для сбора жидкости. Уход зависит от типа устройства и вида травмы:
- Медицинский работник обязан следить за состоянием раны после проведенного дренирования.
- Если повязка сильно промокает, ее нужно регулярно менять. Промокший материал снимают стерильным инструментом, затем рану высушивают, обрабатывают антисептическим раствором и накладывают свежую повязку.
- При условии выпавшего устройства запрещается вставлять конструкцию самостоятельно.
- Удаление дренажа, который используется для оттока экссудата, гнойной и желчной жидкости, происходит постепенно. Процесс зависит от интенсивности выделений.
- Врач извлекает систему во время перевязки. После обеззараживания окружающей кожи снимаются швы, с помощью которых крепилось устройство для дренирования, вынимается конструкция с дальнейшим наложением стерильной повязки.
- Тампоны нужно менять 2 раза в сутки для уменьшения травматизации раны. При интенсивном кровотечении материал устраняется по мере необходимости. До момента полного удаления тампона его обрезают, постепенно извлекая из полости.
После снятия дренажа до окончательного заживления рана напоминает небольшой шов.
После выписки патологический участок нужно обрабатывать в течение 3-4 дней антисептиками. Для стимуляции регенерации кожи применяют заживляющие мази. При нагноении или расхождении краев повреждения нужно обратиться в больницу.
Возможные осложнения и трудности
Неприятные ощущения могут возникнуть после снятия устройства, используемое для дренирования. Методику применяют в хирургии, урологии, проктологии. Осложнения появляются в период заживлении после операции в области почек, мочевыделительных органов. Может начаться процесс нагноения, который спровоцирован попаданием инфекции в открытую рану. Пациенты жалуются на возникновение симптомов: боль, припухлость, повышение местной и локальной температуры.
Если использовать современные материалы для швов, придерживаться правил обработки, риск осложнений после дренирования снижается.
Влияющие факторы: выпадение устройства, нарушение герметичности травмированной полости, сдавливание, попадание микробов через трубку.
Выпал дренаж с раны
При выпавшей конструкции пациенту необходимо обратиться к врачу. Запрещается самостоятельно менять и устанавливать новое устройство. Если у вас нет возможности прийти в стационар, можно снять дренаж, обработать края раны антисептиком – спирт, перекись водорода. Патологический участок нужно перевязать, заклеить лейкопластырем. Выполнение самостоятельной замены грозит вторичным инфицированием, развитием последствий.
Не заживает рана после дренажа
Отсутствие заживления обусловлено гнойными выделениями желтого, коричневого цвета, припухлостью, покраснением, неприятным запахом.
Следует обратиться к хирургу. Специалист назначит чистку, анализы на глюкозу, исследование на наличие инфекции.
Обработка, прием лекарств – антибиотики, противовоспалительные препараты нужны для достижения восстановления.
Во время дренирования раны следует учитывать требования:
- Соблюдать правила стерильности.
- Процедуру выполнять непрерывно, минимизировать риск выпадения устройства. Нужно закрепить конструкцию бинтами, лейкопластырем или муфтой.
- Аппарат для дренирования не должен быть сдавленным или согнутым. Человек должен лежать в определенном положении.
Выполнение правил способствует быстрому выздоровлению, заживлению раны и является профилактикой осложнений.
Статья проверена редакцией103. Принципы и техника дренирования брюшной полости. Дренирование суставов. Дренажи-микроирригаторы для введения медикаментов.
К дренажам следует относиться как к страховке — они дешевы и установление их не сложно во время операции, но они становятся очень дороги при развитии осложнений. Дренаж, установленный рядом с линией швов анастомоза, поможет профилактике перитонита при несостоятельности и образованию наружного свища без операции. Дренаж, по которому нет отделяемого, следует удалить, так как он только служит входными воротами для инфекции. Если дренаж функционирует, лучше удалять его, постепенно подтягивая, чтобы канал дренажа зажил изнутри. Если дренаж стоит в полости гнойника, нельзя удалять его до тех пор, пока эта полость не закроется. При этом рекомендуется постоянная аспирация. Дренажи, которые устанавливают для защиты от несостоятельности швов, можно держать от 7 до 10 дней.
Дренирование осуществляют как для эвакуации обнаруженного во время операции содержимого, так и с профилактической целью (установка так называемого контрольного дренажа). В последнем случае конец дренажной трубки располагают вблизи швов, наложенных на желудок, кишку или какой-либо другой внутренний орган. При возникновении несостоятельности швов содержимое полого органа выделяется по дренажу наружу. Надежное дренирование и отграничение процесса позволяют обойтись без повторного хирургического вмешательства.
При дренировании брюшной полости следует соблюдать осторожность, так как значительное разрежение в дренаже (300 мм вод. ст.) может вызвать нарушение кровообращения и перфорацию стенки кишки. Дренажи для аспирации содержимого брюшной полости извлекают на 3 — 8-е сутки.
Дренажи, поставленные для оттока, убирают только после прекращения выделения патологического содержимого.
Контрольные дренажи, поставленные к зоне швов, убирают на 7 — 8-е сутки, когда станет ясным, что расхождения швов не произошло.
В ряде случаев в мягких тканях и полостях организма хирург оставляет микроирригаторы или дренажи для введения лекарственных препаратов — антибиотиков или антисептиков.
Микроирригаторы — мягкие трубки из полимерных материалов, диаметром от 1 до 5 мм, наружные концы которых перевязаны шелковой нитью. Лечебные препараты вводят через прокол иглой этих трубок, тщательно соблюдая правила асептики. Введение антибиотиков по ирригаторам продолжают до тех пор, пока не стихнет воспалительный процесс, после чего ирригаторы удаляют.
Дренажные трубки, предназначенные для оттока патологического содержимого из плевральной, брюшной полостей и забрюшинного пространства, изготавливают из эластичных материалов.
104. Дренирование полых органов. Показания.Гастроинтестинальные и ректальные зонды.
В отличие от дренирования брюшной и плевральной полостей, дренирование ЖКТ решает задачи:
создаются благоприятные условия для заживления анастомозов, ликвидируется внутрикишечная гипертензия — восстанавливается микроциркуляция.
освобождение ЖКТ от токсического содержимого, организация через него энтерального питания. Длинные кишечные зонды устанавливаются перед операцией или во время нее для декомпрессии растянутой и переполненной тонкой кишки, при рецидивирующей непроходимости кишечника и карциноматозе брюшины. Для этих целей используют зонды Миллера-Эббота, Кантора, Джонстона или Бейкера-Нельсона. Зонды устанавливают только при сохраненной перистальтике. Аспирацию через длинный кишечный зонд проводят в прерывистом режиме с малым разряжением. Для поддержания проходимости зонд периодически промывают. Извлечение длинного зонда нельзя выполнять одномоментно. Каждый час извлекают на 15 см, и только когда кончик зонда достигнет желудка, его убирают полностью.
Дренирование полых органов
Активное дренирование заключается в откачивании содержимого желудка при помощи надетого на наружный конец зонда большого шприца емкостью 200 см (шприц Жане) или при помощи специального отсоса.
В клинической практике довольно часто приходится прибегать к введению в полые органы разнообразных трубок — зондов, катетеров с целью эвакуации содержимого с лечебной или диагностической целью. Как правило, зондирование проводится через естественные отверстия: рот, носовые ходы, заднепроходное отверстие, мочеиспускательный канал и др., реже проводится зондирование через искусственные (хирургические) свищи.
Приступая к зондированию, необходимо четко представлять цели манипуляции, анатомическое строение и особенности функционирования органа, предвидеть возможные осложнения и знать способы их лечения. Особое внимание следует обращать на безукоризненное соблюдение правил антисептики. При проведении манипуляции надо стараться причинять больному как можно меньше болезненных ощущений, в ряде случаев даже прибегая к дополнительной анестезии.
Клизмы. Это лечебное или диагностическое воздействие, заключающееся в ретроградном введении в толстую кишку какого-либо жидкого вещества.
Газоотведение из кишечника. При атонии, нарезе кишечника в его просвете скапливается большое количество газов, образующихся вследствие происходящих процессов гниения и брожения. Чаще всего это происходит при перитоните и после операций на брюшной полости. Избыточное скопление газов причиняет боли, затрудняет дыхание, ухудшает самочувствие. 08d.ru В обычных условиях газы выходят под действием перистальтики через заднепроходное отверстие. После операций возникает спазм сфинктеров и нарушается моторика кишечника, препятствующие отхождению газов. При введении в задний проход резиновой трубки газы выходят наружу вследствие повышенного внутрикишечного давления даже при отсутствии перистальтики. Газоотводную трубку обычно ставят после послабляющей клизмы или микроклизмы с глицерином.
Катетеризация мочевого пузыря. Введение катетера в мочеиспускательный канал (уретру) проводят для:
эвакуации мочи при нарушении самостоятельного мочеиспускания;
промывания мочевого пузыря;
получения мочи из мочевого пузыря для лабораторного исследования.
Катетеризация противопоказана при остром воспалении мочеиспускательного канала (неизбежно инфицирование мочевого пузыря), при повреждении мочеиспускательного канала, при спазме сфинктера мочевого пузыря. Для катетеризации применяются мягкие (резиновые или пластиковые) и жесткие (металлические) катетеры.
Желудочные зонды:
Используются для аспирации содержимого и промывания желудка, а так же для энтерального питания.
Увеличенные боковые отверстия обеспечивают эффективный пассаж жидкости.
Просвет не перекрывается при скручивании.
Специально обработанная поверхность снижает потребность в применении смазывающих средств.
Цветовые воронкообразные коннекторы позволяют быстро определить диаметр изделия и могут использоваться со всеми стандартными адапторами.
Предлагаются зонды с проводником (мандреном).
Ректальные зонды:
Используются как газоотводная трубка, а так же для введения лекарственных средств и дренажа прямой кишки. Увеличенные боковые отверстия обеспечивают эффективный пассаж жидкости.
Просвет не перекрывается при скручивании.
Специально обработанная поверхность снижает потребность в применении смазывающих средств.
Цветовые воронкообразные коннекторы позволяют быстро определить диаметр изделия и могут использоваться со всеми стандартными адапторами.
Материалы:Трубки: Поливинилхлорид медицинского назначения, без фталатов.
Основные правила сестринского ухода за пациентами с дренажами.
Виды дренажей.
1. Марлевые дренажи – тампоны и турунды.
2. Плоские резиновые дренажи (резиновые выпускники).
3. Резиново-марлевые дренажи.
4. Трубчаты дренажи.
5. Микроирригаторы.
Уход за закрытой дренажной системой.
Общие сведения.
1. Закрытая дренажная система применяется для ускорения заживления раны путем отсасывания большого количества раневого секрета их хирургических ран.
2. Дренирование такой раны уменьшает риск ее инфицирования и повреждения кожи, что так же способствует уменьшению частоты перевязок.
3. Закрытая дренажная система состоит из перфорированных трубок, соединенных с портативным вакуумным устройством (рисю5,618). Дренажные трубки находятся в ране, а их выходное отверстие обычно расположено рядом с линией первичного шва, чтобы сохранить целостность раны.
4. Такой дренаж вставляют в рану во время ее хирургической обработки и удаляют, когда прекращаются выделения из раны.
5. С помощью вакуумного отсоса отделяемое из раны собирается в специальный закрытый контейнер (резиновую грушу или специальную пластиковую коробочку, сделанную в виде гармошки).
Цели:
1. Удаление избыточного отделяемого из хирургической раны.
2. Ускорение заживления раны и предупреждение ее инфицирования.
Особенности сестринского ухода за закрытой дренажной системой.
1. Регулярно проверяйте исправность работы дренажной системы.
2. В первые дни после операции оценивайте количество и характер отделяемого не реже 1 раза за смену (а можно и чаще в зависимости от состояния пациента).
3. Опорожняйте контейнер регулярно, чтобы следить за количеством отделямого из раны, чтобы не допускать рефлюкса из контейнера в рану и чтобы поддерживать всю дренажную систему в рабочем состоянии.
4. Опорожняйте контейнер по мере надобности или по достижении отметки «заполнен» (не реже 1 раза за смену).
5. Соблюдайте стерильность при проведении процедуры, чтобы не допустить проникновения инфекции в рану.
6. Если дренажная система раны у пациента состоит из нескольких трубок, укажите начало дренажа и назначение каждой трубки, чтобы легко в них ориентироваться.
7. Контейнер необходимо установить ниже уровня раны.
8. Во время ходьбы пациента необходимо прикрепить контейнер к одежде.
Очистка закрытой дренажной системы (порядок проведения процедуры).
1. Подготовьте все необходимое: одноразовые медицинские перчатки, градуированную емкость.
2. Проведите гигиеническую дезинфекцию рук и наденьте перчатки.
3. Поместите чистую градуированную емкость рядом с контейнером для сбора отделяемого, найдите и откройте пробку в дренажной системе.
4. Переверните контейнер кверху дном и опорожните его в емкость.
5. Восстановите отсасывание, сжав контейнер до упора и закрыв пробку.
6. Измерьте количество дренированной жидкости.
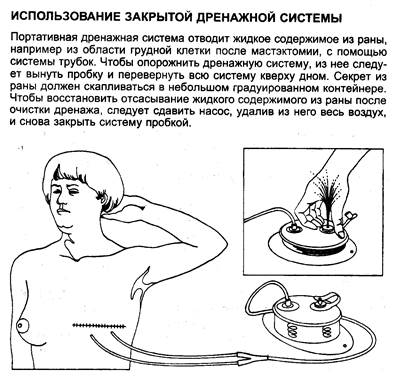
Рис.18. Использование закрытой активной дренажной системы.
Примечание:
Пластиковые контейнеры могут не иметь специальной пробки, тогда медсестра должна отсоединить дренажную трубку от контейнера, перевернуть его вверх дном, вылить содержимое в емкость, затем сжать контейнер и в сжатом виде присоединить его к дренажной трубке.
Особенности сестринского ухода при проточно-аспирационном и проточно-промывном дренировании (длительном промывании ран и полостей).
Общие сведения.
В настоящее время широко применяется для лечения гнойной хирургической инфекции. В рану, гнойную полость или полость организма вводится одна или несколько трубок. Приводящий конец дренажа подключается к инфузионной системе с какими-либо антисептическими или антибактериальными препаратами, а отводящий конец к системе аспирации (проточно-аспирационное) (рис.9,10). Если отток осуществляется пассивно, то это будет проточно-промывное дренирование или длительное промывание. Таким методом проводится перитонеальный диализ (промывание брюшной полости при разлитых перитонитах) и может проводиться лечение открытых ран и гнойных полостей. Промывание раны может проводиться постоянно или периодически (фракционно).
Общие сведения.
1. При закрытом дренаже грудной клетки применяют резиновые или пластиковые трубки для удаления воздуха или жидкости из плевральной полости с активной аспирацией или без нее.
2. Дренажные трубки для плевральной полости изготавливаются из гибкого пластика или резины. Они могут вставляться в плевральную полость во время операции на грудной полости (торакотомии) или особой манипуляции при повреждениях грудной клетки или заболеваниях с нарушением герметичности плевральной полости (см. раздел «Особенности дренирования плевральной полости»).
3. В норме давление в плевральной полости ниже атмосферного (оно отрицательное). При повреждениях, сопровождающихся нарушением целостности грудной клетки (например, при колотых ранах), воздух будет поступать в плевральную полость. Любая дренирующая система, подсоединенная к грудной клетке, должна быть герметичной по отношению, как к воздуху, так и жидкости. Если воздух попадает в плевральную полость, развивается пневмоторакс, если жидкость – гидроторакс и легкое сжимается.
4. Когда плевральная полость была открыта во время операции, необходимо создать вакуум для восстановления в ней отрицательного давления.
5. В дренажных системах с водяным замком в качестве герметика используют воду, чем и защищают плевральную полость от попадания в нее воздуха. Если в системе одна емкость, то в нее собирается дренируемая субстанция и одновременно она служит водяным замком. Если в системе две емкости то одна из них собирает отделяемое, а другая служит водяным замком. Если емкостей три, то присоединяют к отсасывающей системе третью.
6. При использовании одноразовых систем для плеврального дренажа необходимо подсоединять их в соответствии с инструкцией.
Виды дренажей.
1. Марлевые дренажи – тампоны и турунды.
2. Плоские резиновые дренажи (резиновые выпускники).
3. Резиново-марлевые дренажи.
4. Трубчаты дренажи.
5. Микроирригаторы.
Основные правила сестринского ухода за пациентами с дренажами.
1. Пациента укладывают в постель таким образом, чтобы легко можно было осуществлять уход и наблюдение за дренажом, и придают ему положение, способствующее свободному оттоку отделяемого по дренажу (под действием силы тяжести).
2. Чтобы не загрязнять постель, на матрац укладывают клеенку, на нее простыню или пеленку, меняя их по мере загрязнения.
3. Дренажные трубки при необходимости удлиняют с помощью дополнительных трубок и переходников. Конец их или присоединяют к системе для аспирации или опускают в градуированные сосуды (емкости), подвешенные к кровати.
4. Для того чтобы дренажная трубка не выпала, ее фиксируют к коже швами и полосками лейкопластыря. Сверху накладывается стерильная повязка.
5. Для профилактики инфекции 1-2 раза в день проводят перевязки раны вокруг дренажа с соблюдением всех правил асептики и меняют наружную часть дренажной системы (удлинитель) и емкости для сбора отделяемого на новые стерильные.
6. Если трубчатый дренаж открытый и сбор отделяемого проводится в открытую емкость, то в нее наливается раствор антисептика в количестве 100-150 мл, например: 0,02% водный раствор хлоргексидина биглюконата.
7. Медсестра должна следить за функционированием дренажа, характером отделяемого и его количеством. Количество отделяемого по дренажу она подсчитывает и документирует в лист наблюдения или в историю болезни пациента в соответствии с правилами, принятыми в отделении, например: каждый час (в отделениях реаниматологии), каждые 8 или 12 часов. Обязательно подсчитывается количество отделяемого за сутки.
8. Медсестра должна внимательно следить за положением дренажа. Выпавшие дренажи нельзя пытаться вставить самостоятельно, необходимо срочно вызвать врача.
9. Если выделения по трубчатому дренажу прекратились, то это может быть вызвано либо отсутствием отделяемого, либо закупоркой дренажа, либо перегибом и сдавлением трубки. Медсестра должна проверить, нет ли перегиба и сдавления дренажа, если причина нарушения оттока неясна, необходимо срочно вызвать врача.
10. Под руководством врача медсестра может проводить промывание дренажа с помощью стерильного шприца растворами антисептиков.
11. Если по дренажу начинает выделяться большое количество крови, это может свидетельствовать о внутреннем кровотечении. Медсестра должна срочно вызвать врача.
12. Если врачом назначено введение лекарственных средств в дренаж или микроирригатор, медсестра проводит его по правилам выполнения инъекций.
13. При активном дренировании ран и дренировании плевральной полости медсестра должна следить за герметичностью системы. Нарушение герметичности приводит к прекращению функционирования дренажа и может вызвать тяжелые осложнения, например, развитие пневмоторакса.
14. При транспортировке пациента с дренажом можно перекрыть конец дренажной трубки зажимом и фиксировать его к одежде. Или пациент может транспортироваться вместе с емкостью для сбора отделяемого. При перекладывании таких пациентов надо быть очень внимательным и осторожным, чтобы случайно не удалить дренаж. Емкость для сбора содержимого должна находиться ниже раны или полости, для предупреждения обратного тока жидкости.
15. По коротким дренажам и тампонам отток отделяемого идет в повязку, которая может промокать. Уход за такой повязкой осуществляется по общим правилам. По мере промокания такая повязка подлежит регулярной смене.
Применение для дренирования марлевых и плоских резиновых дренажей (резиновых выпускников).
Цель: марлевые и плоские резиновые дренажи применяются для дренирования гнойных ран в фазу гидратации для обеспечения оттока гноя и ускорения заживления раны.
Показания к применению: дренирование гнойных ран и полостей после вскрытия гнойников.
Приготовить: В стерильный лоток выложить стерильные шарики, салфетки, марлевые турунды или тампоны, плоские резиновые дренажи или дренажи Пенроуза, два анатомических пинцета, зонд (желобоватый или пуговчатый) или кровоостанавливающий зажим (для введения дренажа). Приготовить стерильные емкости для работы со стерильными растворами (стеклянные мензурки, стаканчики или баночки).
Приготовить нестерильный лоток для отработанного материала и инструментария, кожный антисептик для обработки кожи вокруг раны, например: АХД-3000 или препарат йода для обработки операционного поля, 10% раствор хлорида натрия (гипертонический раствор), при необходимости 3% перекись водорода или другой антисептик для обработки кожи и раны, стерильный физиологический раствор, лейкопластырь или бинт, нестерильные ножницы, перчатки (1 или 2 пары).
| Действие | Обоснование |
| Подготовка к процедуре. | |
| 1. Разъясните пациенту суть процедуры, важность его участия, получите согласие на проведение перевязки. 2. Приготовьте все необходимое для перевязки. 3. Помогите пациенту занять удобное положение. 4. При необходимости подложите под область раны кленку. 5. Проведите гигиеническую дезинфекцию рук, наденьте перчатки. | Соблюдение прав пациента, обеспечение его сотрудничества. Обеспечение быстроты проведения перевязки. Предупреждение дискомфорта для пациента при перевязке. Предупреждение инфицирования окружающей среды. Обеспечение инфекционной безопасности пациента и персонала, профилактика ВБИ. |
| Выполнение процедуры. | |
| 1. Осторожно снимите раннее наложенную повязку. Наружный слой повязки можно снять руками, но в таком случае вам потребуется повторная обработка рук и смена перчаток. Можно снять наружный слой повязки одним стерильным пинцетом и убрать его в нестерильный лоток для последующей обработки, внутренние слои повязки снимаются другим пинцетом. 2. Оцените количество, характер и запах отделяемого из раны, определите, как идет заживление раны, сближение ее краев, нет ли отечности, резкой болезненности, расхождения краев раны. 3. При загрязнении кожи вокруг раны очистите ее с помощью стерильных шариков, смоченных физ. раствором или не спиртовым раствором антисептика, затем высушите стерильными шариками. 4. Обработайте кожу вокруг раны кожным антисептиком, например: раствором АХД- 3000 или препаратом йода двукратно (по правилам обработки операционного поля). Если кожа вокруг раны не загрязнена или при перевязке чистых ран проводится обработка кожи только этими растворами. 5. Кожа обрабатывается всегда от чистого участка (верх и центр раны) к загрязненному (нижний участок или ее края), по направлению вдоль раны и от раны к периферии . 6. Аккуратно с помощью пинцета удалите дренажи из раны. 7. Если нижние слои повязки или марлевые дренажи присохли к ране, отмочите их небольшим количеством стерильного физиологического раствора. 8. По назначению врача промойте рану стерильным физ. раствором или раствором антисептика с помощью шариков, салфеток, шприца или марлевых дренажей (в зависимости от размера раны). 9. Возьмите в правую руку пинцет, в левую руку зонд или кровоостанавливающий зажим. 10. Смочите с помощью пинцета марлевый дренаж в 10% растворе натрия хлорида. 11. Удерживая дренаж пинцетом, введите дренаж в рану с помощью зонда или кровоостанавливающего зажима до дна раны так, чтобы он шел ровно без складок и перегибов. 12. Оставьте его конец длиной 2,5-5 см над поверхностью кожи. 13. Аналогичным способом вводятся плоские резиновые дренажи и дренажи Пенроуза. 14. Закройте рану несколькими стерильными салфетками, смоченными в гипертоническом растворе. Наружная салфетка обычно используется сухая и она должна быть большего размера, чем внутренняя. 15. Закрепите повязку с помощью полосок лейкопластыря или бинтом. | Профилактика вторичного инфицирования раны. В наружных слоях повязки содержится большое количество транзиторной микрофлоры. Оценка состояния раны, контроль процесса заживления раны. Профилактика вторичного инфицирования раны, поддержание гигиены кожи вокруг раны. Профилактика вторичного инфицирования раны. Предупреждение заноса инфекции с необработанной кожи на обработанную. Предупреждение повреждения стенок раны. Промывание гнойной раны проводится для удаления гноя и некротических тканей. Инструментальная перевязка раны предупреждает попадание инфекции с перчаток медперсонала в рану. Марлевые и резиновые дренажи должны вводится до дна раны, потому что заживление раны происходит изнутри кнаружи. Концы дренажей оставляются над поверхностью кожи, для того, чтобы, во-первых, отделяемое из раны свободно впитывалось в повязку, во-вторых, чтобы при последующей перевязке дренажи были хорошо видны и легко удалялись. Наружные слои повязки должны быть больше нижних, чтобы предупредить попадание инфекции в нижние слои повязки и в рану. |
| Окончание процедуры. | |
| 1. Оцените правильность наложения повязки. 2. Спросите пациента о его самочувствии. Убедитесь, что пациент не испытывает дискомфорта. 3. Поместите отработанный инструментарий и перевязочный материал в разные емкости с дез. раствором. 4. Снимите перчатки, проведите гигиеническую дезинфекцию рук. | Оценка достигнутых результатов. Обеспечение комфорта для пациента. Обеспечение инфекционной безопасности. Обеспечение личной безопасности. |
Не навреди: как правильно пользоваться ирригатором | Ирригаторы | Блог
Недостаточная гигиена полости рта приводит не только к неприятному запаху изо рта, но и к серьезным проблемам с зубами и деснами. Зубной щетки, нити и полоскания бывает недостаточно для очистки труднодоступных мест. Гораздо лучше с этой задачей справляются ирригаторы, позволяющие с легкостью смывать все лишнее.
Зачем нужен ирригатор
Появившиеся еще в шестидесятых и доступные первоначально лишь стоматологам, в последние годы ирригаторы вошли в жизнь многих людей в качестве эффективных средств для повседневной гигиены, а также профилактики и лечения зубов и десен. Ирригатор удаляет остатки пищи из самых труднодоступных участков, что особенно актуально при наличии коронок, имплантатов, виниров, брекетов, а также пародонтальных карманов.
При правильном обращении прибор удаляет около 90 % биопленки, виновной в формировании зубного налета, развитии кариеса, пародонтоза и гингивита. Ирригатор предотвращает потемнение зубов из-за частого употребления крепкого чая и кофе, убирает неприятный запах, а кроме того, улучшает кровообращение десен.
Ирригатор — это не самостоятельный прибор, заменяющий зубную щетку, а дополнительное устройство, в разы повышающее эффективность домашнего ухода.
Чистка осуществляется водяной струей, которая под регулируемым напором подается из ирригатора. В отличие от зубной нити или зубочистки, ирригатор практически исключает риск случайного травмирования десны.
Когда можно, а когда — нельзя
Использование ирригатора особенно показано при наличии ортодонтических конструкций, несъемных протезов, виниров, брекетов, «скученности» зубов, пародонтальных карманов, ран или воспалений во рту. Ирригатор будет полезен для профилактики кариеса, если использовать фторированные или кальцинированные растворы, для предотвращения образования налета от курения, кофе или крепкого чая. При заболеваниях десен применение прибора с лечебными и антибактериальными растворами повысит эффективность лечения и санации.
Но при всех достоинствах ирригатора существуют ситуации, когда пользоваться им нельзя. Это заболевания зубов, десен и ротовой полости в фазе обострения, острые сердечно-сосудистые заболевания (требуется консультация лечащего врача), недавние операции в полости рта, повышенная чувствительность зубов и кровоточивость десен. Для детей дошкольного возраста следует устанавливать щадящий режим напора струи.
Как пользоваться
Так как зубам и деснам нужно время, чтобы привыкнуть к необычным ощущениям, поначалу рекомендуется делать напор послабее, а в дальнейшем уже увеличивать его по мере привыкания.
- Пользуйтесь ирригатором только после традиционной чистки зубной щеткой.
- «Промывайте» зубы перед сном на протяжении 10–15 минут, уделяя особое внимание труднодоступным местам.
- Если вы носите зубные конструкции, то используйте ирригатор и после еды, чтобы убрать застрявшие частички пищи.
- Массаж десен выполняйте слабым или средним напором, чтобы не повредить тонкую кожу.
- Не применяйте зубную нить перед ирригатором — она может повредить десну, а ирригатор лишь усугубит проблему.
- Во время процедуры поднимите язык вверх, чтобы жидкость не попала в дыхательные пути.
Очищайте ротовую полость ирригатором аккуратно, без резких движений. А если почувствуете дискомфорт — прекратите процедуру и в дальнейшем выбирайте щадящий режим работы.
Перед покупкой ирригатора лучше, все-таки, проконсультироваться с дантистом и терапевтом.
При семейной эксплуатации ирригатора, как и в случае с зубными щетками, каждому члену семьи нужно иметь собственную насадку. У моделей, укомплектованных сразу несколькими насадками, обычно есть цветные пометы. Если же вы покупаете насадки отдельно, то нарисуйте какие-нибудь значки перманентным маркером, чтобы каждый член семьи знал, где его насадка.
Как правило, в комплекте с устройством идет несколько насадок — стандартных или специальных. Выбирайте насадки, исходя из целей использования и индивидуальных особенностей:
- стандартные — для ежедневного ухода,
- напоминающие зубную щетку — для удаления налета,
- пардонтологические — для очищения зубодесновых карманов,
- ортодонтические со щетинками,
- насадки для чистки языка.
Как часто можно пользоваться
Для обычной чистки можно использовать ирригатор раз в день или через день. Для профилактики с применением специальных растворов — 2-3 раза в неделю. Помните, что слишком частое использование ирригатора, особенно с большим напором, может привести к истончению зубной эмали и увеличению зубодесновых карманов, куда впоследствии будут забиваться остатки пищи.
Какую жидкость заливать
Самая универсальная и нейтральная жидкость для ирригатора — вода, желательно отфильтрованная и кипяченая. А специальные жидкости или бальзамы для ирригаторов имеют конкретную направленностью: для укрепления зубной эмали, устранения неприятного запаха, уничтожения болезнетворных микроорганизмов, снижения кровоточивости десен и уменьшения чувствительности.
Популярные бальзамы: противомикробный «Терасол», универсальный раствор «Денфил» без спирта, поэтому подходит для детей, «Асепта» — для профилактики зубного налета и кариеса, не пенящийся «Ирикс» с ментолом — для устранения неприятного запаха, «Профессор Персин» на основе трав для профилактической гигиены рта. Многие из таких средств являются концентрированными и пенятся, поэтому их нужно разводить в воде согласно инструкциям.
В инструкции к ирригатору всегда есть раздел с рекомендациями по применению растворов. Перед выбором средства проконсультируйтесь с врачом.
Помимо специальных жидкостей можно использовать ополаскиватели для рта или самостоятельно приготовленные процеженные травяные отвары.
Как ухаживать за ирригатором
Новый ирригатор обязательно промойте теплой водой перед использованием. Послеиспользования слейте оставшуюся жидкость, протрите прибор салфеткой или полотенцем и уберите в сухое место. Насадки нужно хранить в отсеке для хранения или в специальном держателе.
Промывать устройство необходимо 1-2 раза в месяц при использовании воды и каждую неделю при использовании растворов. Насадки следует мыть с такой же периодичностью или чаще, по возможности меняя их через 3-4 месяца. Промывка осуществляется теплой кипяченой водой. Для очистки загрязненных деталей можно использовать губку. Комплект некоторых моделей ирригаторов включает в себя специальный стерилизатор для тщательного очищения насадок. В ирригаторе, подключаемом к водопроводу, может накапливаться осадок. Для его удаления используются специальные жидкие средства для очистки ирригаторов.
Как выбрать ирригатор (2019) | Ирригаторы | Блог
Ирригаторы, как дополнительные устройство для поддержания гигиены полости рта, всё уверенней входят в повседневную жизнь многих семей. Если вы еще никогда не держали в руках этот прибор, то критерии, которыми необходимо руководствоваться при покупке, нужно знать заранее. Только в этом случае ирригатор станет незаменимым и выгодным приобретением.
Что такое ирригатор
Ирригатор — это устройство для промывания, массажа и дополнительной очистки зубов, десен и языка.
Принцип его работы основан на использовании в гигиенических процедурах тонкой водяной струи, которая подается под давлением на специальную насадку. Направленный поток жидкости обеспечивает удаление зубного налета, очищение труднодоступных мест, протезов, брекетов, стимуляцию десен. Лечебно-профилактическое орошение полости рта специальным стоматологическим раствором из специальной ёмкости, которой может быть оборудован прибор убивает бактерии и укрепляет зубы.
Нужно сразу оговориться: ирригатор не заменяет обычную зубную щетку или поход к стоматологу, но эффективно дополняет обязательный уход. Благодаря этому устройству можно легко убрать загрязнения там, куда не достанет щетка или зубная нить. Этому способствуют специальные насадки и сила потока воды.
Виды
Все ирригаторы делятся на:
1. Портативные;
2. Проточные;
3. Стационарные.
В зависимости от типа прибора, его конструкция может несколько отличаться. Это важно понимать, чтобы после не разочароваться.
Портативный ирригатор имеет маленькую ёмкость, которой еле хватает на одну чистку. У него достаточно маленький вес. Недостаток такого прибора в малой мощности, а значит и ограниченном функционале — чаще всего, это несколько режимов. Сила струи небольшая, что не всегда плохо, особенно если у вас чувствительные десны. Питание происходит за счет аккумулятора. Такое устройство легко взять с собой в командировку или в отпуск.
Проточный прибор самый простой по своей конструкции. Он состоит из ручки с рабочей насадкой и шланга, который подключается непосредственно к водопроводному крану при помощи специального приспособления. Из-за отсутствия встроенного насоса, проточный ирригатор мало функциональный. Он может выдавать только монострую одной мощности. Но у проточного ирригатора есть свои несомненные достоинства. Прежде всего, это отсутствие потребления электроэнергии. Второй плюс — неограниченное количество воды, которое можно использовать столько, сколько требуется. Правда, здесь кроется и недостаток — невозможность использования кипяченой и дистиллированной воды, поэтому в комплекте к проточнику обычно прилагается обеззараживающая антибактериальная капсула. Из-за способа подключения не каждый покупатель захочет иметь подобное устройство в своей ванной, поэтому стоит оценить плюсы и минусы проточного ирригатора.
 |
Стационарный ирригатор— самый популярный. Устройство оснащено компрессором, ёмкостью для воды и шлангом с насадками, чаще всего подключается к электросети. На большинстве моделей есть возможность регулировать мощность струи, а функциональные особенности у стационарного прибора значительно шире.

Характеристики
Исходя из целей, для которых вы хотите приобрести ирригатор полости рта, выбирается подходящая модель. Кроме вида прибора нужно обращать внимание ещё на несколько его характеристик.
Технология подачи жидкости
Моноструя — тонкая непрерывная струя воды без пульсаций, которая подается непрерывным потоком. Сегодня такой способ подачи жидкости имеют в основном только проточные ирригаторы. В современных стационарных устройствах эта технология заменена на более эффективные варианты.
Пульсирующая струя подается с минимальными разрывами, которые практически незаметны для пользователя. Микроудары достигают 2000 микроимпульсов в минуту в самых продвинутых моделях, а в среднем составляют 1200-1400 микроимпульсов. Они помогают гораздо успешнее справиться с зубным налетом, вычистить пространство между зубами, избавиться от бактериального налета на деснах и языке.
Самой эффективной считается микропузырьковая технология. Ирригатор смешивает мельчайшие пузыри воздуха с потоком воды, и тем самым гораздо лучше избавляет полость рта от бактерий. Бактерицидное действие воды, насыщенной кислородом, убивает патогенную микрофлору, уничтожая неприятный запах изо рта. Такое устройство успешно применяют и для промывания носа. Стоматологи рекомендуют в обязательном порядке пользоваться ирригатором подобного типа, если вы имеете зубные протезы или брекеты. Пища забивается в микрощели, неизбежно образующиеся между зубами и стоматологической конструкцией, в результате чего появляется не только неприятный запах, но со временем образуется кариес. Обычная щетка, как правило, не до конца может справиться с данной проблемой.
Диапазон давления воды
Перед покупкой стоит ознакомиться с наличием у ирригатора возможности регулировать мощность подачи струи. Это давление жидкости, которое создается прибором на рабочую насадку. Чем шире диапазон регулирования мощности, тем больше возможностей имеет устройство. Верхний порог мощности в разных моделях может достигать от 650 до 827 кПа. Такие значения необходимы для глубокой чистки. Нижний порог давления находится на уровне менее 70-80 кПа. Самые низкие значения нужно выставлять для чистки чувствительных зубов и обработки полости рта ребенка. Модели со средними диапазонами мощности — от 200 до 500 считаются стандартными. Такая мощность давления воды нужна для повседневной бережной чистки.
Переключение на необходимую мощность осуществляется с помощью регулятора давления воды, который может иметь до 10 режимов. Равномерной силой напора в основном обладают проточные ирригаторы и маломощные портативные устройства. Многорежимный ирригатор необходим большим семьям, где есть люди с кровоточащими деснами, дети, больные различными заболеваниями полости рта, пожилые члены семьи. Новичкам стоит начать с щадящего уровня, постепенно увеличивая мощность струи. Среди наиболее распространенных режимов можно отметить: спрей, турбопоток, флосс, микромассаж.

Емкость резервуара
От размера емкости прибора зависит то, какое количество жидкости вы сможете использовать за один раз без перерыва. Стандартные модели имеют бак 600 мл, но есть и крупные ирригаторы, у которых емкость для воды достигает размера 1000 мл. Резервуар в портативных моделях порой не превышает 15 мл, но обычно колеблется в пределах 130-200 мл.
Насадки
Функциональность ирригатора можно расценивать и по количеству насадок. Существуют зубные станции, в которых присутствуют насадки для зубных щеток — от 1 до 3 шт., а также приспособления для ирригации от 1 до 9 шт. Наиболее распространенные модели приборов — у которых в комплекте от 2 до 5 насадок. Можно перечислить ряд основных приспособлений для ирригации.
Прежде всего, вам понадобится стандартная насадка, которая обязательно присутствует в каждой модели. Она представляет собой изогнутую трубку с небольшим отверстием на конце (соплом). Благодаря ей можно одновременно чистить 1-2 зуба.
Насадка, предназначенная специально для чистки стоматологических или ортодонтических конструкций, имеет удлиненное сопло и узкий наконечник, чтобы создавать тонкую струю. Именно таким элементом будет легко обработать каждую деталь. Те, кто носит брекеты, должны обязательно позаботиться, чтобы такая насадка была в комплекте.
Пародонтологическая насадка обязательна к применению людям с проблемами полости рта. Она не только очистит зубы и десны, но и улучшит из общее состояние.
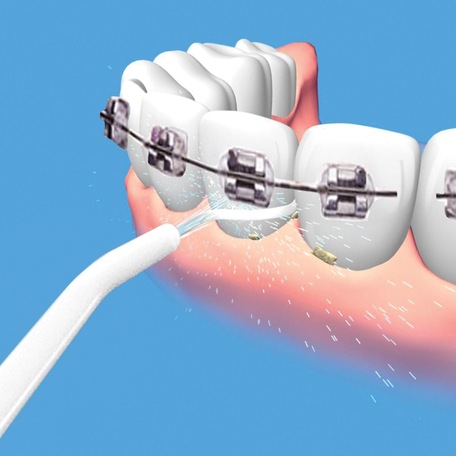
Массажная насадка имеет круглую форму и нужна для стимуляции кровообращения. Она помогает уменьшить боль при заболеваниях и ускорить регенерацию тканей.
Приспособление для чистки языка, насадка для промывания пародонтальных карманов, насадка для орошения носовых пазух — все это может не понадобиться ежедневно, но точно не помешает иметь в запасе.
Стоматологи рекомендуют распределить по одной стандартной насадке на каждого члена семьи. Для этого используют приспособления, помеченные специальными маркерными отметками. Выглядит это по-разному. Например, щетинки окрашивают в разные цвета или на шейку насадки надевают разноцветные кольца. Некоторые современные модели снабжены специальными внешними держателями, то есть местом для хранения насадок, тогда их нет нужды держать в отдельном контейнере или помещать в один стакан с зубными щетками.
Питание
Все ирригаторы можно разделить по способу питания. Одни работают от сети 220 В, а другие — от аккумуляторов. У проточных приборов питание отсутствует. Внешне сетевые и аккумуляторные приборы отличаются тем, что первые вместительнее, но и более громоздкие. Устройства, питающиеся от аккумуляторов, можно брать с собой в поездку, они легче и, как правило, тише работают. Но им требуется постоянная подзарядка.
Время автономной работы подобных приборов в среднем составляет 25 минут. Минимальное время для подзарядки у ряда моделей — до 10 минут. Иногда можно встретить на стационарных ирригаторах, работающих от сети, величину времени автономной работы. Она означает, что через определенный промежуток времени прибор отключится, так как ему потребуется отдых.

Варианты выбора
Тем, кто часто выезжает в командировку или путешествует, лучше купить [url=»https://www.dns-shop.ru/catalog/88a69658505f4e77/irrigatory/?f=bxfzx&f=duff&fr=135-250]портативный прибор с небольшим весом.
Для большой семьи предпочтительней выбрать ирригатор с [url=»https://www.dns-shop.ru/catalog/88a69658505f4e77/irrigatory/?f=duf6-duf3-j5cw4-81t6d&f=j0y5-due9]вместительным резервуаром для воды и максимальным количеством режимов.
Семье с маленькими детьми необходимо [url=»https://www.dns-shop.ru/catalog/88a69658505f4e77/irrigatory/?f=bxfzu&f=j0y5-due9]стационарное устройство с регулятором давления напора воды.
Как пользоваться ирригатором, или Тонкости процесса Блог Ирригатор.ру
Как пользоваться ирригатором, или Тонкости процесса
Содержание статьи
Несмотря на то, что ирригаторы полости рта были изобретены более полувека назад, на российском рынке они появились примерно пятнадцать лет назад. Сегодня популярность этих устройств растет, пользователи знают об их возможностях по поддержанию чистоты полости рта. Но, как показывает практика, пользоваться ирригатором с максимальной пользой для полости рта получается не у всех. Эффективным это устройство может быть только при правильной эксплуатации прибора, при полном понимании того, как он работает. В нашем материале поговорим именно об этом.
Ирригатор или зубная щетка?
Некоторые не очень добросовестные продавцы средств стоматологической гигиены рекламируют ирригаторы как универсальные устройства для чистки полости рта, которые могут заменить и зубную щетку, и зубную нить, и другие средства по уходу за зубами и деснами. Призываем наших читателей не поддаваться на эти уловки маркетологов и помнить, что ирригатор не может заменить зубную щетку, как и зубная щетка ирригатор. Эти устройства выполняют разные функции, хотя и решают одну важную задачу: удаление бактериального налета. Но сделать это хорошо получается тогда, когда они работают сообща.
Зубная щетка уничтожает плотную пленку налета, разрушает структуру бактериальной массы; ирригатор вымывает остатки загрязнений, очищает недоступные для щетки межзубные промежутки и зубодесневые карманы.
Поэтому, правило №1 – пользоваться ирригатором необходимо после чистки зубной щеткой.
Как работает ирригатор
Понимание того, как устроен ирригатор и как он работает, помогает правильно его эксплуатировать, получать максимальную пользу от его использования.
Основной принцип работы всех типов ирригаторов заключается в том, что они способны создавать водный поток малого диаметра под давлением. Мощная струя, попадая на обрабатываемую поверхность, смывает микрочастицы пищи и налет. Кроме того, у большинства современных ирригаторов водному потоку придается пульсация. Благодаря этому зубная поверхность подвергается микроударам жидкости, что способствует более качественному ее очищению.
В конструкции подавляющего большинства современных ирригаторов имеется три основных узла:
- Накопитель жидкости. Он необходим для образования струи. Большинство моделей оснащены специальными резервуарами, которые заполняют водой или рабочим раствором.
- Силовой блок. Переводит электрическую энергию в механическую. Это приводит к повышению давления жидкости до необходимых значений. Для этого используется электрический водный насос. У незначительной части моделей ирригаторов для создания напора применяют механическую силу (встроенная ручная помпа). Но эти приборы широкого распространения не получили.
- Выпускная насадка. Важная деталь любого ирригатора, которая отвечает за характер водного потока.
Когда резервуар заполнен и включается двигатель насоса, то происходит засасывание жидкости во внутреннюю систему прибора через патрубок. Важнейшими характеристиками ирригатора является объем резервуара и максимальный уровень давления жидкости, который он способен. Чем больше емкость для жидкости, тем удобнее работать с прибором, а чем выше давление, тем более продуктивно он работает, тем эффективнее борется с налетом.
Знакомство с ирригатором
Перед первым использованием прибора внимательно прочитайте инструкцию и пользуйтесь ее рекомендациями при дальнейшей эксплуатации.
Первым делом новый ирригатор необходимо промыть. Для этого заполните резервуар теплой водой, направьте насадку в раковину и включите прибор. Дождитесь, когда резервуар освободится полностью. Ирригатор готов к использованию.
Для первой чистки установите минимальное значение уровня давления жидкости. Начните обработку полости рта, при необходимости повысьте напор до того уровня, который вам покажется комфортным. Не превышайте его, так как не подготовленные для этой процедуры десны могут воспалиться, возможно появление кровотечения.
После того, как десны адаптируются (5-7 дней) к ирригационным процедурам, можно постепенно увеличивать давление струи. Помните, что чистка полости рта при помощи ирригатора не должна вызывать болезненных ощущений.
Чистка ирригатором
Выработка правильных навыков работы с ирригатором обеспечивает его максимальную эффективность и надежную защиту зубов от бактериальной активности.
Для того, чтобы во время чистки избежать разбрызгивания воды, необходимо наклониться над раковиной. Для чистки зубов струю направлять перпендикулярно (под углом 90°) передней (вестибулярной) и задней (язычной) поверхностям; для очищения десневой зоны насадку необходимо развернуть так, чтобы наклон струи составлял 45° к поверхности зуба.
Сначала рекомендуется промыть внутреннюю поверхность верхней челюсти, а затем наружную. Затем в такой же последовательности очистить зубы нижней челюсти.
Во время чистки насадку необходимо передвигать по десневой линии. Возле зубных промежутков движение замедлить и тщательно промыть эту зону, уделив особое внимание боковым поверхностям зубов. Давление жидкости должно быть таким, чтобы во время чистки не испытывать болезненных ощущений. Специалисты считают, что оптимальной длительностью чистки можно считать одну минуту. Рекомендуемая температура жидкости (рабочего раствора) 35-45°.
Для очищения зубодесневых карманов используйте пародонтологические насадки с резиновым наконечником. Для чистки ортодонтического оборудования, имплантов предусмотрены специальные насадки, разработанные для этих процедур.
Когда чистка закончена, регулятор давления жидкости необходимо привести в минимальное положение (на стационарных моделях), отключить электропитание. У некоторых стационарных и большинства портативных моделей происходит запоминание последнего режима работы. При очередном включении активирован будет именно он. Если после окончания чистки в резервуаре осталась жидкость, ее необходимо слить в раковину.
Уход за ирригатором
Правильная и бережная эксплуатация ирригатора продлевает время его безаварийной работы, позволяет долгие годы использовать его в качестве качественного и надежного защитника здоровья ваших зубов.
Важнейшей профилактической мерой от поломок устройства является регулярное очищение его внутренней системы. Вода, которой мы пользуемся, содержит большое количество растворенных минеральных соединений. При контакте с деталями силового блока, насоса, патрубков происходит их минерализация, и на внутренних поверхностях скапливаются известковые образования. Это приводит к ухудшению работы ирригатора, поломкам, а в дальнейшем и к полной потере работоспособности. Отремонтировать прибор, система которого поражена минеральными отложениями, невозможно.
Чтобы этого не допускать, необходимо 1-3 раза в квартал проводить профилактическую чистку системы. Для этого используется теплый (50-60°) раствор на основе специального чистящего средства Revyline. Раствор залить в резервуар, включить ирригатор на 5-10 секунд (пока раствор не начнет поступать из насадки). Оставить в таком положении на 30 минут. После этого включить прибор и дождаться полного освобождения резервуара. Для очистки от остатков чистящего средства необходимо вновь полностью заполнить резервуар чистой водой, включить питание и прогнать весь объем. Прибор готов к работе.
Необходимо особое внимание уделить правильному использованию и хранению насадок. После чистки насадку необходимо снять с корпуса прибора, протереть спиртовым раствором или мягким моющим средством. После этого тщательно промыть в проточной воде и протереть сухой салфеткой. Не использовать для обработки кипяток, так как это может привести к деформации насадок.
Храниться насадки должны в специальном сухом месте вдали от источников бактериального загрязнения. Регулярное использование насадок приводит к их износу, снижается их производительность, нарушается плотность рабочего потока жидкости. Стоматологи рекомендуют менять насадки каждые три месяца.
Использование лечебно-профилактических растворов
Ирригаторы можно использовать для проведения лечебных и профилактических процедур. Для этого в качестве рабочей жидкости используют растворы на основе бальзамов и специальных ополаскивателей. Их готовят, руководствуясь рекомендациями содержащихся в сопроводительных инструкциях этих средств.
Некоторые пользователи для орошения полости рта применяют растительные отвары, приготовленные самостоятельно. Важно, чтобы в их составе не содержались эфирные масла, так как они оседают на внутренних деталях прибора и могут привести к поломке ирригатора.
После каждого использования лечебно-профилактических растворов ирригатор необходимо промыть – пропустить через него чистую воду.
Сменные насадки ирригатора
Использование различных специализированных насадок расширяет возможности использования ирригатора, улучшает качество чистки в период ортодонтического лечения, при установленных несъемных протезах, мостах, имплантах.
Необходимо учитывать, что насадки для каждого пользователя должны быть строго индивидуальными – у каждого члена семьи своя насадка. Для удобства на насадках нанесены маркировочные цветные кольца, по которым их легко идентифицировать.
Существуют следующие виды сменных насадок:
- Стандартная. Является основной рабочей насадкой для регулярного использования.
- Пародонтологическая. Эта насадка предназначена для очищения зубодесневых карманов, ухода за «проблемными» деснами (пародонтит, воспаления, кровоточивость). Наконечник насадки изготовлен из мягкой резины, его контакт с деснами проходит безболезненно, безопасно.
- Ортодонтическая. Насадка используется для ухода за полостью рта в период ношения несъемных ортодонтических конструкций.
- Насадка для ухода за имплантами. Выходное отверстие насадки окружено пучками щетинок, которые вычищают зону вживления импланта от налета и частичек пищи.
- Насадка для чистки языка. Имеет форму лопатки-скребка, с ее помощью удобно счищать бактериальный налет с поверхности языка. Эта процедура препятствует образованию халитоза (неприятный запах изо рта), проникновению бактерий в желудочно-кишечный тракт.
- Насадка-щетка. Это «гибрид» стандартной насадки и чистящей головки зубной щетки. Позволяет одновременно использовать преимущества механической и ирригационной чистки.
- Назальная насадка. С ее помощью можно воспользоваться еще одной возможностью ирригатора – очищать полость носа от скопившейся слизи. Эта процедура эффективна для профилактики простудных заболеваний, так как повышает защитные функции эпителия носовых пазух. Для такой чистки обычная вода противопоказана, так как может привести к носовому кровотечению. Необходимо использовать солевые растворы с концентрацией 0,9% (физиологический раствор).
В заключение отметим, что ирригатор является достаточно сложным электрическим гидромеханическим устройством. И, как любая техника, требует внимания и бережной эксплуатации. Соблюдая несложные рекомендации, которые вы найдете в инструкции прибора, вы обеспечите его безаварийную работу на протяжении многих лет, а себе – надежную защиту от стоматологических заболеваний.
ОЛЕГ ИЛЬЯШЕНКО
Читайте еще интересное о полезном:
Определение группы крови по системе ABO — Студопедия.Нет
Принципы деонтологии у постели больного. Медицинская деонтология — наука о должном, разрабатывает принципы поведения медицинского персонала, направленные на достижение максимального лечебного и оздоровительного эффекта посредством строгого выполнения медиками этических норм и правил поведения. Для правильной подготовки больного к операции следует руководствоваться правилами хирургической деонтологии: ● диагноз заболевания должен сообщать больному только врач или заведующий отделением в форме, наиболее доступной для больного и понятной ему; ● родственников больного нужно ставить в известность о необходимости операции, особенно если она сопряжена со значительным риском и опасностью; ● обращение к больному должно быть максимально предупредительным и тактичным: следует обращаться к нему по имени и отчеству, избегая безличного обращения «больной»; ● в присутствии больных все медицинские работники должны общаться друг с другом без излишней фамильярности; ● как правило, у больного, ожидающего операции, восприятие обострено, поэтому следует избегать резких и недоброжелательных высказываний в его присутствии. Больной очень чувствителен к взглядам, жестам, настроению, даже к оттенкам интонации голоса медицинской сестры, поэтому она должна проявлять сочувствие в искренней форме, что вселяет в больного бодрость и уверенность в успехе лечения; ● умение, такт, выдержка, терпение и доброжелательность — обязательные качества любой медицинской сестры, фельдшера, поэтому при выполнении различных процедур, особенно при оказании экстренной помощи, особенно в палате в присутствии других больных, медицинская сестра должна действовать спокойно и уверенно, чтобы не вызвать у окружающих тревоги, беспокойства и нервозности; ● хранение историй болезни и данных лабораторных, инструментальных исследований должно быть поставлено таким образом, чтобы полностью исключить доступ к ним родственников или случайных лиц; ● в кругу родных, знакомых медицинская сестра не имеет права разглашать диагнозы тех больных, которые находятся в отделении, запрещается информировать посторонних лиц об осложнениях или неудачном течении послеоперационного периода. Проведение инфузионной терапии в периферическую и центральную вены.
Постановка периферического венозного катетера
Показание: катетеризация периферических вен проводится в том случае, если у пациента небольшие видимые, но не пальпируемые вены и неизвестно их состояние.
Последовательность действий
- Проверить целостность упаковки катетера, дату изготовления.
2. Обеспечить хорошее освещение при выполнении манипуляции.
3. Помочь пациенту лечь на спину, принять удобное положение.
4. Успокоить, объяснить ход предстоящейманипуляции.
5. Приготовить контейнер для утилизации острых предметов.
6. Вымыть руки и осушить их, надеть резиновые перчатки.
7. Выбрать место предполагаемой катетеризации вены: наложить жгут на 10-15 см выше предполагаемой зоны катетеризации; попросить пациента поработать кистью; выбрать вену путем пальпации.
8. Обработать место катетеризации 700 спиртом двукратно, дать высохнуть.
9. Взять катетер и снять защитный чехол (если на чехле расположена дополнительная заглушка,
чехол не выбрасывать, а держать его между пальцами свободной руки).
10. Зафиксировать вену, прижав ее пальцами ниже предполагаемого места введения катетера.
11. Ввести иглу катетера под углом 150 к коже, наблюдая за появлением крови в индикаторной камере.
12. Зафиксировать иглу-стилет, канюлю медленно до конца сдвинуть с иглы в вену (игла-стилет полностью из катетера пока не удаляется).
13. Снять жгут. Примечание. Не допускать введения иглы-стилета в катетер после смещения его в вену.
14. Пережать вену пальцем выше места введения катетера для снижения кровотечения.
15. Окончательно удалить иглу из катетера; утилизировать иглу.
16. Снять заглушку и присоединить инфузионную систему.
17. Убрать палец с вены.
18. Зафиксировать катетер с помощью фиксирующей повязки (лейкопластыря).
Способ постановки периферического катетера. Возьмите катетер выбранного диаметра и снимите защитный чехол. Введите катетер на игле под углом к коже 15 градусов, наблюдая за появлением крови в индикаторной камере. При появлении крови в индикаторной камере уменьшите угол наклона иглы-стилета и на несколько миллиметров введите иглу в вену. Зафиксируйте иглу-стилет, а канюлю медленно до конца сдвигайте с иглы в вену (игла-стилет полностью из катетера пока не удаляется). Снимите жгут. Не вводите иглу в катетер после смещения его с иглы в вену. Пережмите вену на протяжении для снижения кровотечения и окончательно удалите иглу из катетера. Снимите заглушку с защитного чехла и закройте катетер или присоедините инфузионную систему. Зафиксируйте катетер на конечности;
Способ катетеризации периферической вены пластиковой канюлей. Канюлю берут за основание тремя пальцами, после прокола кожи вводят ее кончик в вену. О попадании в вену свидетельствует появление крови в индикаторной камере канюли. Стилет канюли фиксируют, а пластиковую ее часть продвигают в вену до конца. Стилет удаляют, катетер закрывают стерильной заглушкой или присоединяют инфузионную систему.
Место катетеризации рекомендуется менять каждые 48-72 часа.
Постановка центрального катетера:
основным показанием для постановки катетера в центральную вену является оказание экстренной и неотложной помощи в условиях реанимационного отделения или палаты, где проводится интенсивная терапия пациентам с тяжелыми заболеваниями и расстройствами функций жизнедеятельности.
Катетеризация подключичной вены
1.Уложить пациента на спину с головой, повернутой в противоположную катетеризации сторону и с лежащей вдоль туловища рукой на стороне катетеризации,
- Провести местную анестезию кожи по типу инфильтрационной (лидокаин, новокаин) снизу от ключицы на границе между ее внутренней и средней третями,
- Длинной иглой, в просвет которой вставлен проводник (интродьюсер) осуществить вкол между первым ребром и ключицей и обеспечить таким образом попадание в подключичную вену — на этом основан метод катетеризации центральных вен по Сельдингеру (введение катетера с помощью проводника),
- Проверить наличие венозной крови в шприце,
- Вывести из вены иглу,
- По проводнику ввести в вену катетер и зафиксировать наружную часть катетера несколькими швами к коже.
Катетеризация внутренней яремной вены
- Положение пациента и обезболивание то же, что и при катетеризации подключичной вены,
- Врач, находясь у головы пациента, определяет место пункции — треугольник, образованный ножками грудинно-ключично-сосцевидной мышцы, но на 0.5-1 см кнаружи от грудинного края ключицы,
- Вкол иглы осуществляется под углом 30-40 градусов по направлению к пупку,
- Остальные шаги в проведении манипуляции те же, что и при катетеризации подключичной вены.
Катетеризация бедренной вены
Катетеризация бедренной вены от вышеописанных отличается значительно:
- Пациента укладывают на спину с отведенным кнаружи бедром,
- Зрительно измеряют расстояние между передней подвздошной остью и лонным сочленением (лобковым симфизом),
- Полученную величину делят на три трети,
- Находят границу между внутренней и средней третями,
- Определяют пульсацию бедренной артерии в паховой ямке в полученной точке,
- На 1-2 см ближе к половым органам находится бедренная вена,
- Осуществление венозного доступа проводится с помощью иглы и проводника под углом 30-45 градусов по направлению к пупку.
- Введение медикаментов через дренажи и микроирригаторы, уход за ними.
Подготовка к манипуляции:
- Медицинская сестра полностью подготовлена к выполнению манипуляции: одета в костюм (халат), маску, перчатки, колпак, сменную обувь.
- Подготовить все необходимое для выполнения манипуляции.
- Провести психологическую подготовку, объясните пациенту цель, ход предстоящей манипуляции, получите его информированное согласие.
- Придать пациенту удобное положение.
Последовательность действий:
при введении в дренаж лекарственных препаратов:
- С помощью пинцета взять с перевязочного стола шприц Жане, набрать антисептический раствор.
- Подсоединить шприц к приводящему концу дренажа.
- Отводящий конец опустить в банку или лоток так, чтобы дренаж не упирался в стенки или дно емкости.
- Медленно вводить асептический раствор, обращая внимание на количество и содержимое вытекаемого.
- Если вытекает меньше, чем вводится, или антисептик окрашивается в геморрагический цвет, то нужно прекратить введение и позвать врача.
- После окончания шприц отсоединить, наложить асептическую повязку.
- Если отток отделяемого из дренажа прекратился, то сообщить врачу и под его руководством дренаж промыть, отсосать содержимое.
- Если дренаж выпал при введении лекарственных препаратов, то срочно сообщить врачу.
При сборе отделяемого из дренажей:
- Поместить мерную емкость под отводной трубкой дренажного мешка.
- Освободить отводную трубку из держателя, открыть зажим трубки, слить отделяемое в мерную емкость.
МИКРОИРРИГАТОР – это тонкая полиэтиленовая трубочка для введения антибиотиков, которая остается в брюшной полости после операции.
При разлитом (диффузном) перитоните вводятся в брюшную полость 2 резиновых трубки: вверху (в правом и левом подреберье) и 2 внизу (в правой и левой подвздошной области), чтобы в две верхних трубочки вводить антисептик (фурациллин 1:5000, риванол), а через 2 нижних выводить, пока мутный раствор антисептика не станет светлым. При оттоке жидкости в какую-либо ёмкость следить за отделяемым.
Если микроирригатор заглушен, то стенку его обрабатывают шариком, смоченным в 70% растворе спирта. После введения в микроирригатор лекарственного препарата его зажимают зажимом или ниткой на 1 – 2 часа, чтобы лекарство не вытекало. В течение 1 – 2 часов пациент должен находиться в постели под наблюдением медсестры.
Принципы ухода:
1. М/с должна успокоить больного и объяснить ему, что дренирование произведено для нормального заживления раны.
2. Чтобы постель не запачкалась отделяемым из раны, на матрац кладут клеенку, на простынь – подстилку.
3. Не допускать изменения положения больного без разрешения врача.
4. Наблюдать за положением и функционированием дренажа после изменения положения больного.
5. При обильном промокании повязки, когда по коротким дренажам и тампонам отток идет на повязку, ее необходимо регулярно менять. Старую повязку м/с аккуратно снимает стерильными инструментами, осушает рану и кожу вокруг нее, обрабатывает кожу антисептиком и, сменив инструменты, накладывает сухую повязку.
6. Длинную дренажную трубку либо подсоединяют к отсасывающей системе, либо погружают в сосуд с раствором фурацилина (150 мл 1:5000) и фиксируют к кровати.
7. Своевременно удалять из банки скопившееся отделяемое.
8. Чтобы дренаж не выпал из раны, его фиксируют к коже швами и полосками липкого пластыря.
9. количество отделяемого, поступившего в сосуд за сутки или за время наблюдения (часы) медсестра отмечает в температурном листе.
10. Смена, подтягивание, укорочение дренажей и тампонов проводиться врачом во время очередной перевязки.
11. При воспалении кожи вокруг дренажа сообщить врачу.
12. Уход за раной вокруг дренажа проводить по общим правилам: 1-я перевязка – на 1 – 2-й день после операции, в последующем – через 2-3 дня или по показаниям.
13. Выпавшие дренажи и тампоны нельзя пытаться вставить обратно; о выпадении дренажей докладывают лечащему или дежурному врачу;
14. При уходе за дренажами с активной аспирацией следят, чтобы система оставалась герметичной (отрицательное давление 10-40 мм рт. ст.)
15. Наблюдение за скоростью поступления отделяемого, его количеством и качеством позволяет судить о течении послеоперационного периода, диагностировать осложнения (кровотечение, перфорация полого органа и др.).
Определение группы крови по системе ABO
Определение групп крови по стандартным изогемагглютинирующим сывороткам
Для определения групповой принадлежности крови необходимо следующее оснащение: два комплекта стандартных гемагглютинирующих сывороток I(0), П(А), Ш(В) групп двух различных серий и одна ампула сыворотки IV(АВ) (в каждую ампулу с сывороткой опускают сухую чистую пипетку), флакон с изотоническим раствором хлорида натрия с пипеткой, чисто вымытая сухая тарелка, предметные стекла, стерильные копьевидные иглы для прокола кожи пальца, стерильные марлевые шарики, спирт. Определение проводят в помещении с хорошим освещением, при температуре от 15 до 25 ?С.
Тарелку делят цветным карандашом на четыре квадрата и в направлении по часовой стрелке обозначают квадраты I(0), П(А), Ш(В). В соответствующий квадрат тарелки пипеткой наносят крупную каплю сыво- ротки двух серий I(0), П(А), Ш(В) групп. Подушечку пальца обрабатывают спиртом и делают прокол кожи иглой-копьём. Первую каплю крови снимают марлевым шариком, последующие капли разными уголками предметного стекла вносят последовательно в капли сыворотки и тщательно размешивают. Капля вносимой крови должна быть в 5-10 раз меньше капли сыворотки. Затем путём покачивания тарелки тщательно перемешивают кровь с сывороткой. Предварительные результаты оценивают через 3 мин, после чего добавляют каплю изотонического раствора хлорида натрия, вновь смешивают путём покачивания тарелки и через 5 мин проводят окончательную оценку реакции агглютинации
При положительной реакции изогемагглютинации хлопья и зёрныш- ки из склеившихся эритроцитов не расходятся при добавлении изотонического раствора хлорида натрия и перемешивании. При отрицательной реакции капли сыворотки на тарелке прозрачные, равномерно розового цвета, не содержат хлопьев и зёрен. Возможны следующие четыре комбинации реакций агглютинации со стандартными сыворотками I(0), П(А), Ш(В) групп.
1. Все три сыворотки в обеих сериях не дают агглютинации. Исследуемая кровь — I(0) группы.
2. Реакция изогемагглютинации отрицательная с сывороткой П(А) группы обеих серий и положительная с сыворотками I(0) и Ш(В) групп. Исследуемая кровь — П(А) группы.
3. Реакция изогемагглютинации отрицательная с сывороткой Ш(В) группы в обеих сериях и положительная с сывороткой I(0) и Ш(А) групп. Исследуемая кровь — Ш(В) группы.
4. Сыворотки I(0), П(А), Ш(В) групп дают положительную реакцию в обеих сериях. Кровь принадлежит к IV(АВ) группе. Но прежде чем дать такое заключение, необходимо провести реакцию изогемагглютинации со стандартной сывороткой IV(АВ) группы по той же методике. Отрицательная реакция изогемагглютинации позволяет окончательно отнести исследуемую кровь к IV(АВ) группе.
- Определение резус-принадлежности экспресс-методом.
Для экспресс-методаопределения Rh-фактора используют специальный реагент — сыворотку анти-Rh 1V(АВ) группы, разведённую 20-30% раствором альбумина человека или 30-33% раствором декстрана [ср. мол. масса 50 000-70 000], используемого как вещество, способствующее агрегации эритроцитов при комнатной температуре.
Каплю стандартной сыворотки анти-Rh IV(АВ) группы наносят на предметное стекло или чашку Петри и параллельно наносят каплю резус-отрицательной сыворотки 1V(АВ) группы, не содержащей антител. К ним добавляют в 2-3 раза меньшего объёма каплю исследуемой крови, перемешивают углом предметного стекла, стеклянной палочкой или путём покачивания в течение 3-4 мин, после чего добавляют по 1 капле изотонического раствора хлорида натрия и по истечении 5 мин учитывают реакцию. При наличии агглютинации эритроцитов с сывороткой анти-Rh и отсутствии её с контрольной сывороткой кровь резус-поло- жительная, при отсутствии агглютинации с обеими сыворотками — ре- зус-отрицательная. В случае появления агглютинации с обеими сыворотками реакцию следует рассматривать как сомнительную. Для экстренного переливания следует использовать только резус-отрицательную кровь, а при её отсутствии возможно в опасной для жизни ситуации переливание резус-положительной крови после проведения пробы на совместимость по Rh-фактору.
- Проведение проб на совместимость крови донора и реципиента перед переливанием крови.
Проведение проб на совместимость
Для определения индивидуальной совместимости из вены берут 3-5 мл крови в пробирку и после центрифугирования или отстаивания одну большую каплю сыворотки наносят на тарелку или пластину. Рядом наносят каплю крови донора в соотношении 5:1-10:1, перемешивают уголком предметного стекла или стеклянной палочкой и наблюдают в течение 5 мин, после чего добавляют каплю изотонического раствора хлорида натрия и оценивают результат по наличию или отсутствию агглютинации. Отсутствие агглютинации свидетельствует о групповой совместимости крови донора и реципиента, её наличие — о несовместимости. Пробу на индивидуальную совместимость следует проводить с каждой ампулой переливаемой крови.
Определение совместимости крови по Rh-фактору проводят в случае неблагополучного трансфузиологического анамнеза (посттрансфузионные реакции при гемотрансфузиях в прошлом, резус-конфликтная беременность, выкидыши), в критических ситуациях, когда невозможно определить Rh-фактор крови реципиента, и в случае вынужденной трансфузии резус-положительной крови больному с неизвестной резус- принадлежностью.
Из вены реципиента берут кровь, как и для определения индивидуальной (групповой) совместимости, центрифугируют. Для исследования применяется центрифужная или другая стеклянная пробирка вместимостью не менее 10 мл. Использование пластиковых пробирок и пробирок меньшей вместимости затрудняет оценку результатов. На пробирке нужно указать фамилию, инициалы, группу крови больного, фамилию, инициалы, группу крови донора и номер контейнера с кровью.
На стенку пробирки пипеткой наносят 2 капли сыворотки крови больного, 1 каплю донорской крови, 1 каплю 33% раствора декстрана [ср. мол. масса 50 000-70 000], затем пробирку наклоняют почти до горизонтального положения и медленно поворачивают в течение 3 мин таким образом, чтобы её содержимое растеклось по стенкам (это делает реакцию более выраженной). Затем в пробирку доливают 2-3 мл изотонического раствора хлорида натрия и перемешивают путём 2-3-кратного переворачивания пробирки до горизонтального уровня (не взбалтывать!).
Переворачивая пробирку, смотрят сквозь неё на свет или лампу дневного света. Если содержимое пробирки остаётся равномерно окрашенным и в нём нет признаков агглютинации, жидкость при переворачивании слегка опалесцирует, значит кровь донора совместима с кровью больного, в ней отсутствуют изоиммунные антитела.
Если в пробирке наблюдается агглютинация эритроцитов в виде взвеси мелких или крупных комочков на фоне просветлённой или полностью обесцвеченной жидкости, значит кровь донора несовместима с кровью больного и переливать её нельзя.
- Наблюдение за больным во время переливания крови и кровезаменителей.
Наблюдение за переливанием крови
Скорость трансфузии регулируют с помощью специального зажима, сдавливающего резиновую или пластиковую трубку системы. Кровь следует вводить капельно со скоростью 50-60 капель в минуту. При необходимости струйного введения крови зажим открывают полностью или подсоединяют баллон Ричардсона для нагнетания воздуха во флакон (переливание под давлением).
В течение всего периода трансфузии необходимо наблюдать за больным, чтобы при первых признаках реакции на переливание или осложнения приостановить вливание и начать лечебные мероприятия.
В случае тромбирования иглы не следует пытаться прочистить её мандреном или под давлением крови (раствора из шприца) прогнать тромб в вену больного. В таких случаях необходимо перекрыть зажимом систему для вливания, отсоединить её от вены, удалить иглу из вены и на место пункции наложить повязку, затем другой иглой следует пунктировать другую вену и продолжить переливание.
Во время переливания допустимо смешивать кровь со стерильными растворами кровезамещающих жидкостей в герметичных стандартных упаковках.
Когда во флаконе, ампуле, пластиковом мешке остаётся около 20 мл крови, трансфузию прекращают. Иглу из вены извлекают и на место пункции накладывают асептическую повязку. Оставшуюся во флаконе кровь, не нарушая асептики, помещают в холодильник, где она хранится при температуре 4 ?С в течение 48 ч. При появлении у больного реакции или осложнений эта кровь может быть использована для выяснения причины их возникновения (бактериологическое исследование крови, определение групповой или резус-принадлежности, проверка пробы на совместимость перелитой крови с кровью больного).
- Снятие швов.
Техника снятия швов
● Снимаем повязку поверх шва, сбрасываем ее в приготовленный лоток.
● Осматриваем рану и считаем количество швов, которые нужно снять.
● Раствором йодоната, йодопирона или 70%-ного спирта обрабатываем рану с помощью салфеток либо тупферов промокательными движениями. Перевязочный материал меняем на стерильный по мере обработки раны. Обработку проводим дважды — вначале широко, затем узко.
● Анатомическим пинцетом захватываем узел шва и слегка приподнимаем его.
● После появления над поверхностью кожи 2-3 мм нити белого цвета подводим под нее острую браншу ножниц и пересекаем.
● Извлекаем нить с узлом: аккуратно, не прилагая чрезмерного усилия, тянем за шов пинцетом. Нить, лежащая на поверхности, не должна попасть под кожу.
● Извлеченную нить кладем на марлевую салфетку.
● Проверяем целостность раны. При наличии зияния спрашиваем у врача о количестве снимаемых швов (скорее всего, нужно будет снять не все).
● Снимаем столько швов, сколько необходимо.
● Подсчитываем количество снятых швов.
● Контролируем, не остался ли в коже шовный материал.
● Обрабатываем рану раствором антисептика (спирт, йодонат).
● Накладываем на рану стерильную салфетку.
● Фиксируем салфетку клеолом или лейкопластырем, при необходимости — бинтом.
- Сердечно-легочная реанимация.
Существует четыре этапа сердечно-лёгочнойреанимации:
I — восстановление проходимости дыхательных путей;
II — ИВЛ;
III — массаж сердца;
IV — дифференциальная диагностика, лекарственная терапия, дефибрилляция сердца.
Первые три этапа могут быть проведены во внебольничных условиях, причём не обязательно медицинским персоналом, лицами, имеющими соответствующие навыки по реанимации. IV этап осуществляется врачами скорой помощи и реанимационных отделений.
